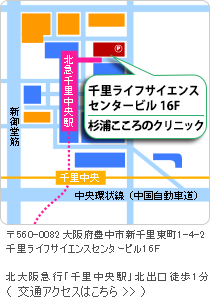
職場のメンタルヘルス(勤労者のメンタルヘルス) | 豊中市 千里中央駅直結の心療内科「杉浦こころのクリニック」
 職場のメンタルヘルス
職場のメンタルヘルスホーム > 職場のメンタルヘルス(勤労者のメンタルヘルス)
勤労者のメンタルヘルスについて
メンタルヘルスとは、こころの病気を指す言葉ではなく、「心の健康状態を問う言葉」といえます(こころの病気は、「メンタルヘルス不調(不全、低下)の状態」、あるいは「メンタルヘルスに問題がある」ということになるでしょう)。そもそも精神的健康(つまりメンタルヘルス)は、身体的健康に対比して用いられる用語であり、精神的健康が保たれているということは、精神機能が健全に発揮されていることを指します。世界保健機構(WHO)の健康の定義に従うと、「たんに病気でないというだけでなく、身体的にも、心理的にも、社会的にもwell‐beingな状態にあること」となります。精神の健康とは、単に病気ではない(障害されていない)という視点だけでは不十分であり、人格の成長指向性や人間のより望ましい存在様式を包含する積極的な概念であるといわれています。
職場において、メンタルヘルスという言葉は、「こころの健康」という意味にとどまらず、もっと積極的に「働く人たちの健康な職場づくりを推進していこう」という意味合いが込められています。そのためには、職場において幅広いメンタルヘルス活動が展開されることが期待されています。
これまでの日本の職場では働く人のこころの不調やストレス対策の問題を考えるときに、個々人の「気の持ち方」・「性格やものの考え方」としての側面ばかりが強調され、そのため職場全体としてのストレス対策が後回しにされる傾向がありました。しかし本来であれば、働く人、-人ひとりが自身のストレス状態に気づき、自身で対処できるよう努めるのと同時に、職場での管理監督者が中心となって労働環境の適正化や過重労働の予防、人間関係の調整など、職場のストレス要因の軽減に努める必要があります。
こうした必要性を認知してもらうために、厚生労働省は平成12年8月9日付の『事業場における労働者の心の健康づくりのための指針』に基づき4つのケアを推進する体制を企業に求めています。「セルフケア」とは言うまでもなく自分自身の心の健康を守るということですが、管理監督者には、自身のセルフケアに加えて部下の心の健康を守ることも求められます。これを「ラインケア」といい、勤労者のメンタルヘルスを推進するためにとても重要です。
心の健康づくり4つのケア
- セルフケア:従業員自らが行う活動
- ラインケア:管理監督者などが行う活動
- 事業所内産業保健スタッフによるケア:産業医や安全衛生担当が行う活動
- 事業所外の専門家、機関を活用したケア:医療機関などを利用した活動
健康な職場づくりを推進するためには、職場におけるメンタルヘルスケア対策が必要ですが、これは予防医学の考え方に倣い、一次予防、二次予防、三次予防に分けることができます。
「一次予防」とは、「メンタルヘルス不調にならないために、個人と職場が取り組む対策」のことです。自分の健康は自分で守るというのがまず基本であり、そのためには、セルフケアとして自身のストレスマネジメントを行うことが必要です。また、ストレス要因(ストレッサー)の軽減については、個人のストレスマネジメントだけではなく、職場環境という外的要因を変えていく必要もありますが、これは管理監督者の役割(ラインケア)の1つです。
「二次予防」とは、「メンタルヘルス不調者を早期に発見し、早い段階で治療に結びつけるための対策」のことです。特にこれはラインケアにおいて重要であり、産業保健スタッフや事業外資源との連携も大切です。
「三次予防」とは、「病気になってしまった勤労者に対して、職場と本人の双方の不利益が最小限となるように取り組む対策」のことであり、職場復帰支援が中心となります。ここでも、ラインケアが中心となり、産業保健スタッフや事業外資源との連携が必要となります。
健康な職場づくり推進のために
| 目標(対策) | 方法(ケア) |
|---|---|
| ●一次予防:不調にならないための対策 ストレス要因(ストレッサー)の軽減 ストレス耐性の強化・ストレス反応の軽減 |
←セルフケア ←ラインケア |
| ●二次予防:早期発見・早期治療 メンタルヘルス不調の早期発見・早期治療 |
←事業所内産業保健スタッフによるケア |
| ●三次予防:不調にならないための対策 職場復帰支援等 |
←事業所外の専門家、機関を活用したケア |
これらの3つの予防は健康な職場づくりを推進するための目標であり、3つの予防の実践・達成のためには先ほどあげた4つのケアを推進していくことが必要です。
そして、この4つのケアを推進するためには、これらを理解し、実践を可能にするための教育というものも必要です。企業においてメンタルヘルスケア体制を整えようとする場合、それを担う部署が、メンタルヘルス教育を足がかりとしてその企業内でさまざまなレベルでの教育の機会を設け、メンタルヘルスの必要性を浸透させていくという方法がとられます。
比較的大きな企業における一般的なメンタルヘルスの導入法としては、精神科医や臨床心理士・産業カウンセラーなどの専門家に依頼し、連携を図り、専門家による研修(一般社員にはセルフケア中心に、管理監督者にはラインケア中心に)を実施します。研修を通して社員一人ひとりがメンタルヘルスに関する知識を獲得することが大事です。そして、そのような機会を通して専門家と顔を合わせるのもよい機会となります。社員が専門家の顔を知ることは、社員がメンタルヘルスイ相談を利用する機会が生じた際にその敷居を低くします。次に、専門家による相談室を設置し、相談および医療機関紹介体制を調えられます。専門家は必要に応じて、事業所内産業保健スタッフからコンサルテーションを受けます。これらの活動を通して、セルフケア・ラインケアの理解と実践、事業所内産業保健スタッフおよび事業所外の専門家・機関を活用したケアが可能となり、職場におけるメンタルヘルスケア対策が充実していくことになります。
企業は、こうしたメンタルヘルスケア体制に関わる専門家と連携する際に、個人と契約を結び活動する場合もありますし、EAP(Employee Assistance Program)と呼ばれる従業員支援プログラムを提供する専門企業と契約するところも増えつつあります。このプログラムは職場におけるアルコールや薬物依存の問題を解決するために発展してきたもので、最近ではメンタルヘルス全般や法律、経済、家族の問題など幅広い問題を扱っています。EAPを企業内部に置く場合と外部に置く場合があります。米国では医療機関や健康診断機関が経営するEAPによる企業サービスが普及してきています。EAP機関と企業が契約を結び、勤労者やその上司に対して専門家が助言やカウンセリングなどを行います。特に外部EAPの場合は、勤労者が心理的問題を相談するのに抵抗が少ないことが推察されます
精神科医と産業医との連携の重要性(精神科主治医のできること、できないこと)
産業医と精神科医との連携の方法として、地域の精神科医療機関と企業が契約を結んでメンタルヘルスに関する相談を受ける方法もあります。これは教育機関と学校医との関係のように、産業医がすべての疾患に対応することは困難であることから事業場外の専門医療機関と連携を図ることは当然のことです。
精神科主治医は疾病性の改善が第一の目的であることから、勤労者の病態を評価し、投薬治療や本人への精神療法を行うとともに、必要に応じて職場面談や診断書を通して職場と連携をとることができます。「完全に治してくれ」「再発しないことを主治医が保証してくれ」などという職場(上司)もまだ存在し、職場に対する基本的な疾病教育が必要になることも多いです。「あの上司のもとでは再発するので、異動させるよう指示してくれ」などという患者に対しては、医療としての対応の限界を説明することなども必要になります。さて、治療として、就労状況を考慮した投薬治療や精神療法〔認知行動療法(CBT)など〕が必要となるが、精神科主治医は診療の場面だけから適切な治療判断を行えるのでしょうか。CBTを例に考えてみても、職場に関する具体的判断や指導には課題が多いことに気づかされます。すなわち、本人から話を聞くことは重要であるが、それがどこまで事実を反映しているのか、精神状態に影響を受けていないのかなどが不明です。真の意味での職場現状は不明、復職条件などの就労規則も不明、職務配慮の実際や限界も不明な状態で治療を求められていることも多いです。このような状況に対して、本人の話を信じる、確証のあることのみ扱う、ということになるが、よりよい治療のためには職場との継続した連携が重要となることに異論はないでしょう。精神科主治医は様々な専門性(児童精神医学、物質依存性疾患など)をもち、全員に産業精神医学への理解があるわけではなく、また職場面談に十分な時間を割く余裕もない(その経済的保証もない)。CBTなどの治療上も職域と十分に連携を図ることが望まれることは理解していても、勤労者個別の就業規則、職場風土、立場や権限、仕事量の調整可能範囲、個別の人間関係などの詳細を常に理解し対応することは困難です。精神科主治医は患者側に立ち疾患の治療が目的となるため復職判定などの判断は症状の改善に注目しているが、産業医は中立であり事例性を通して予防と早期発見が目的となり様々な判断は業務遂行能力に注目していることなど、精神科主治医と産業医には立場の違いがあることの理解が重要です。精神科主治医と産業医は、患者である勤労者の幸せを健康回復と安全な就労継続というお互い別の観点から求めているが、診断書の問題など連携が不可欠な事柄も多く、精神科医は国の様々な指針や手引きを理解し、お互いの立場を理解して連携することが望ましいです。
※わが国では、常時50人以上従事する事業場では1名以上(嘱託でも可)の産業医を選任し、労働者の健康管理を行わせなければならない(労働安全衛生法)。
おわりに
職場の状況は時代とともに大きく変化し、メンタルヘルスに関する問題が急増しています。精神科主治医は様々な専門性をもつが、専門性に関わらずメンタルヘルス不調の勤労者の診察を避けて通ることができなくなっています。職場との連携の中では、精神科主治医としてできること、できないこと、考慮すべきことなどを念頭に置くことが必要です。精神科主治医は患者側に立って疾病性に対応し、産業現場は安全配慮義務と危機管理のバランスを考えながら事例性を中心に対応します。精神科主治医が処方や診断書を作成する権限をもつのに対し、産業医は適切な就労条件を整えるよう勤労者や会社に指示する権限をもちます。精神科主治医が、同じ医療関係者であっても産業保健スタッフの立場や判断基準は異なることを理解し、国の手引きや指針を理解して産業現場と連携することは、メンタルヘルス不調をもつ勤労者が健康的に働き続けるために重要です。
「メンタルヘルス」についてのインタビュー記事
「メンタルヘルス」についてのブログ
職場のメンタルヘルス
- 職場のメンタルヘルス(その1)
- 職場のメンタルヘルス(その2)
- 職場のメンタルヘルス(その3)
- 職場のメンタルヘルス(その4)
- 職場のメンタルヘルス(その5)
- 職場のメンタルヘルス(その6)
- 職場のメンタルヘルス(その7)
- 職場のメンタルヘルス(その8)
- 職場のメンタルヘルス(その9)
- 職場のメンタルヘルス(その10)
- 職場のメンタルヘルス(その11)
- 職場のメンタルヘルス(その12)
- 職場のメンタルヘルス(その13)
- 職場のメンタルヘルス(その14)
- 職場のメンタルヘルス(その15)
- 職場のメンタルヘルス(その16)
- 職場のメンタルヘルス(その17)
- 職場のメンタルヘルス(その18)
- 職場のメンタルヘルス(その19)
- 職場のメンタルヘルス(その20)
- 職場のメンタルヘルス(その21)
- 職場のメンタルヘルス(その22)
- 職場のメンタルヘルス(その23)
- 職場のメンタルヘルス(その24)
- 職場のメンタルヘルス(その25)
- 職場のメンタルヘルス(その26)
- 職場のメンタルヘルス(その27)
- 職場のメンタルヘルス(その28)
- 職場のメンタルヘルス(その29)
- 職場のメンタルヘルス(その30)
- 職場のメンタルヘルス(その31)
- 職場のメンタルヘルス(その32)
- 職場のメンタルヘルス(その33)
- 職場のメンタルヘルス(その34)
- 職場のメンタルヘルス(その35)
- 職場のメンタルヘルス(その36)
- 職場のメンタルヘルス(その37)
- 職場のメンタルヘルス(その38)
- 職場のメンタルヘルス(その39)
- 職場のメンタルヘルス(その40)
- 職場のメンタルヘルス(その41)
- 職場のメンタルヘルス(その42)
- 職場のメンタルヘルス(その43)
- 職場のメンタルヘルス(その44)
- 職場のメンタルヘルス(その45)
- 職場のメンタルヘルス(その46)
- 職場のメンタルヘルス(その47)
- 職場のメンタルヘルス(その48)
- 職場のメンタルヘルス(その49)
- 職場のメンタルヘルス(その50)
- 職場のメンタルヘルス(その51)
- 職場のメンタルヘルス(その52)
- 職場のメンタルヘルス(その53)
メンタルヘルス対策
- メンタルヘルス対策(その1)
- メンタルヘルス対策(その2)
- メンタルヘルス対策(その3)
- メンタルヘルス対策(その4)
- メンタルヘルス対策(その5)
- メンタルヘルス対策(その6)
- メンタルヘルス対策(その7)
- メンタルヘルス対策(その8)
- メンタルヘルス対策(その9)
- メンタルヘルス対策(その10)
- メンタルヘルス対策(その11)
- メンタルヘルス対策(その12)
- メンタルヘルス対策(その13)
- メンタルヘルス対策(その14)
- メンタルヘルス対策(その15)
- メンタルヘルス対策(その16)
- メンタルヘルス対策(その17)
- メンタルヘルス対策(その18)
- メンタルヘルス対策(その19)
- メンタルヘルス対策(その20)
- メンタルヘルス対策(その21)
メンタルヘルスケア
- メンタルヘルスケア(その1)
- メンタルヘルスケア(その2)
- メンタルヘルスケア(その3)
- メンタルヘルスケア(その4)
- メンタルヘルスケア(その5)
- メンタルヘルスケア(その6)
- メンタルヘルスケア(その7)
- メンタルヘルスケア(その8)
- メンタルヘルスケア(その9)
- メンタルヘルスケア(その10)
- メンタルヘルスケア(その11)
- メンタルヘルスケア(その12)
- メンタルヘルスケア(その13)
- メンタルヘルスケア(その14)
- メンタルヘルスケア(その15)
- メンタルヘルスケア(その16)
- メンタルヘルスケア(その17)
- メンタルヘルスケア(その18)
- メンタルヘルスケア(その19)
- メンタルヘルスケア(その20)
- メンタルヘルスケア(その21)